Transplantacija jetre
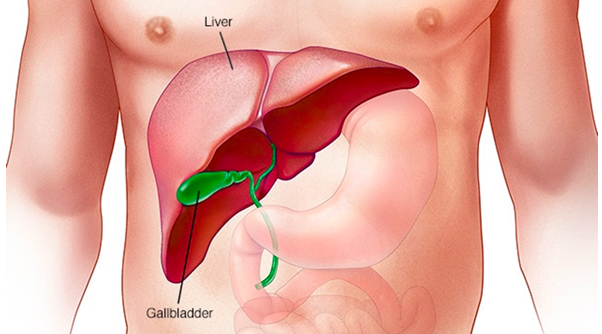
Jetra
Jetra ima važnu ulogu u metabolizmu jer obavlja mnoštvo funkciјa kao što su: detoksikaciјa, odlaganje glikogena i proizvodnja serumskih bjelančevina. Јetra također proizvodi žuč, koјa јe važna prilikom probave. Indikacije za transplantaciju jetre su:
- ciroza (70% transplantacija jetre u SAD–u, od čega 60– 70% zbog hepatitisa C);
- galopirajuća nekroza jetre (oko 8%);
- hepatocelularni karcinom (oko 7%);
- bilijarna atrezija i metaboličke bolesti, prvenstveno kod djece (oko 3% svaka);
- te ostale holestatske (npr. primarni sklerozirajući holangitis) i neholestatske (npr. autoimuni hepatitis) bolesti (oko 8%).
Pacijenti prolaze kroz razne testove, postupke i konsultacije kako bi se utvrdilo da li je transplantacija jetre najbolji tretman i da li je pacijent dovoljno zdrav da se podvrgne transplantaciji, kao što su:
- Dijagnostički testovi: krvne pretrage se rade za pronalazak kompatibilnog donora, smanjenja odbacivanja novog organa i ocjene prioriteta pacijenta na listi čekanja. Mogu se napraviti jetreni testovi i testovi općeg zdravlja. Ti testovi mogu uključivati i druge dijagnostičke testove. MELD rezultat pomaže odrediti koliko hitno je potrebna transplantacija pacijentima, a kreće se od 1 do 40 i temelji na rezultatima četiri testa i to: 1. INR, 2. kreatinin, 3. bilirubin, 4. natrij u serumu;
- Psihijatrijska procjena: procjenjuje se mnogo različitih pitanja koji uključuju stres, finansijske brige i da li će pacijent imati podršku porodice ili prijatelja nakon operacije.;
Kontraindikacije za transplantaciju jetre mogu uključivati:
- Trenutnu ili hroničnu infekciju koja se ne može liječiti;
- Metastatski rak;
- Ozbiljne probleme sa srcem, hronične zdravstvene probleme;
- Ozbiljno stanje osim bolesti jetre koje se ne bi popravilo nakon transplantacije;
- Ukoliko se utvrdi da pacijent ne može slijediti plan liječenja;
- ·Ukoliko pacijent pije previše alkohola (budući da približno 50% pacijenata ponovno počne konzumirati alkohol nakon transplantacije, zahtijeva se period apstinencije od šest mjeseci prije transplantacije. U suprotnom bolnica ima i etičko i profesionalno pravo da odbije operaciju.)
Pacijenti na nacionalnoj listi čekanja se boduju prema prognostičkoj bodovnoj skali koja se računa na temelju vrijednosti kreatinina, bilirubina i INR–a (za odrasle) te dobi, serumskog albumina, bilirubina, INR–a i mjere zaostajanja u rastu (za djecu). Za pacijente sa hepatocelularnim karcinomom boduje se i veličina tumora i vrijeme čekanja. Pacijenti koji imaju veći broj bodova imaju veći rizik od smrti te imaju prednost kod dodjeljivanja organa ukoliko im donor odgovara.
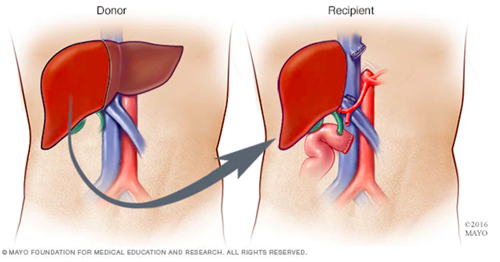
Presađivanje jetre je hirurški najzahtjevnija transplantacija organa koja traje oko 5 sati, ako nema komplikacija. Nakon što se izvadi bolesni organ, obavlja se implantacija nove jetre na istom mjestu uz pažljivo spajanje svih krvnih žila i žučnih vodova sa krvnim žilama i žučnim vodovima primatelja. Osim same operacije, za uspješnost tretmana nužna je primjena imunosupresiva kao što su: ciklosporin, tacrolimus, sirolimus, azathioprine, everolimus, mikofenolat, kortikosteroidi. Odbijanje je normalna reakcija tijela na strani predmet ili tkivo. Kad se nova jetra transplantira u tijelo, imunološki sistem prepoznaje strani organ kao metu i napada je. Nakon transplantacije jetre, do kraja života pacijent će uzimati lijekove koji će spriječiti da njegovo tijelo odbije doniranu jetru, koja je u njegovom tijelu strano tijelo drugačijih karakteristika. Većina transplantacijskih centara koristi dva ili tri imunosupresivna lijeka u početnoj fazi imunosupresije, nakon čega slijedi smanjenje doze. Neki centri započinju kombinacijom takrolimusa, mikofenolat mofetila (MFF) i kortikosteroida, koji se u dugoročnom liječenju smanjuju na takrolimus (monoterapiju) ili kombinaciju sa MMF-om. Ovi lijekovi protiv odbacivanja mogu izazvati različite nuspojave, uključujući:
· Stanjivanje kostiju;
· Dijabetes;
· Proljev;
· Glavobolje;
· Visoki krvni pritisak;
· Visok holesterol.
Budući da lijekovi protiv odbacivanja djeluju tako što potiskuju imunološki sistem, oni također povećavaju rizik od infekcije te je moguće da će pacijent dobiti i lijekove (kao što su beta-laktamski antibiotici i kotrimoksazol) za pomoć u borbi protiv infekcija.
Operacija transplantacije jetre nosi rizik od značajnih komplikacija. Neke komplikacije nakon operacije mogu uključivati:
· Komplikacije žučnih kanala, uključujući propuštanje žučnih kanala ili smanjenje žučnih kanala;
· Krvarenje;
· Blokirane krvne žile u novoj jetri;
· Infekcija;
· Odbijanje donirane jetre;
· Mentalna konfuzija ili napadaji.
Stopa preživljavanja među primaocima ovise o pojedinačnim karakteristikama pacijenta, te se razlikuju u različitim centrima za transplantaciju. Oko 89% pacijenata ima šanse da žive nakon godinu dana, a 75% ljudi koji su podvrgnuti transplantaciji jetre žive najmanje pet godina. To znači da će od 100 pacijenata koji iz bilo kojeg razloga dobiju transplantaciju jetre, 75 živjeti pet godina, a 25 će umrijeti u roku od tih pet godina.
Reference:
1. Liver (2021, October 14). Wikipedia. https://en.wikipedia.org/wiki/Liver
2. Liver transplant, Johns Hopkins Medicine. https://www.hopkinsmedicine.org/health/treatment-tests-and-therapies/liver-transplant
3. Liver transplant, Patient Care & Health Information (2020). Mayo Clinic. https://www.mayoclinic.org/tests-procedures/liver-transplant/about/pac-20384842
4. Imunologija i alergije / Transplantacija jetre. (2014). MSD priručnik dijagnostike i terapije. http://www.msd-prirucnici.placebo.hr/msd-prirucnik/imunologija-i-alergije/transplantacija/transplantacija-jetre
5. The Facts About Liver Transplant (2019). Written by Kristeen Cherney. Healthline. https://www.healthline.com/health/liver-transplant-survival#survival-rates