CROHNOVA BOLEST – ZAŠTO NASTAJE I KAKO SE LIJEČI
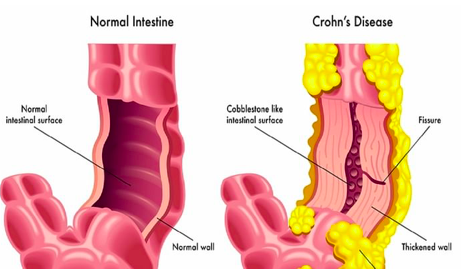
Slika 1. Razlika u izgledu dijela zdravog i oboljelog dijela crijeva
Patofiziološki, bolest počinje upalom crijevnih kripti i apscesima koji progrediraju do fokalnih aftoidnih ulkusa. Te lezije dalje dovode do stvaranja dubokih uzdužnih i poprečnih ulceracija, te edema sluznice, pri čemu određen segment crijeva poprima 'izgled kaldrme'.
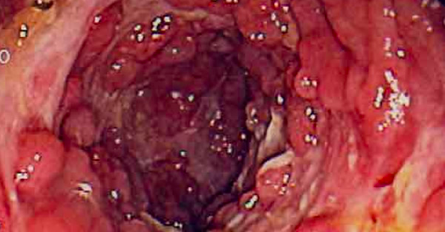
Slika 2. Kaldrmast izgled sluznice crijeva
Karakteristično za Crohnovu bolest, upala se širi čitavom debljinom zida, dovodeći do limfedema, zadebljanja crijevnog zida i pripadajućeg mezenterija. Samim tim, dolazi i do uvećanja mezenteričnih limfnih čvorova.
Progresivno širenje upale može dovesti do hipertrofije mišića, fibroze i striktura što često rezultira crijevnom opstrukcijom. Česti su i apscesi, te fistule koje mogu prodirati u susjedne strukture ili organe kao druge crijevne vijuge, mokraćni mjehur, m.psoas i slično. Mogu se proširiti i do prednjeg trbučnog zida i slabina. Veoma važne poteškoće i komplikacije bolesti jesu perianalne fistule i apscesi koji je javljaju kod 1/4 do 1/3 slučajeva.
Još jedna patognomonična karakteristika Crohnove bolesti, jesu granulomi. Mogu se stvoriti u svim dijelovima crijevnog zida, limfnim čvorovima, jetri i peritoneumu. Nisu u korelaciji sa kliničkom slikom te se ne moraju javiti kod svih oboljelih osoba.
Crijevni segmenti zahvaćeni upalom su jasno odvojeni od zdravih segmenata crijeva, što je poznato kao 'lezije na preskok'. Obično upala zahvata distalni dio ileuma, kolon, ileum i kolon istovremeno (ileokolitis), rjeđe jednjak, želudac, duodenum, desnostrani kolon, a uglavnom ne zahvata rektum (za razliku od ulceroznog kolitisa).
Kod ovih bolesnika, povećan je rizik od nastanka karcinoma tankog i debelog crijeva.
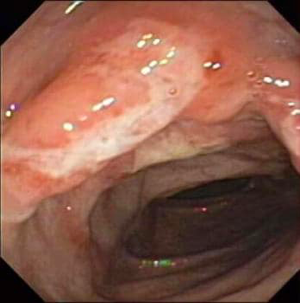
Slika 3. Endoskopski prikaz granuloma u crijevnom zidu
Simptomi Crohnove bolesti se mogu podijeliti na crijevne i izvancrijevne simptome ili manifestacije.
Crijevne manifestacije – mnoge osobe imaju tegobe godinama prije postavljanja dijagnoze. To su obično bolovi u stomaku, u donjem desnom kvadrantu najčešće. Bol se uglavnom javlja zbog opstrukcijskih promjena, u početku zbog edema i spazma crijevnog zida, a kasnije zbog nastanka striktura. Sve to može biti popraćeno zatvorom. Uz bolove, javlja se i hronični proliv. Stolice mogu varirati od formiranih i vodenastih, mogu i ne moraju sadržavati krvne primjese. U težim slučajevima, bolesnici mogu imati 20 i više stolica u toku 24h, uz povremeno javljanje krvnih primjesa svijetlocrvene ili tamnocrvene boje. Također se često javljaju perianalni svrbež i bolovi, obično usljed nastanka perianalnih fistula, fisura, apscesa i upale.
Česti su flatulencija i osjećaj napuhanosti, gubitak apetita i gubitak na tjelesnoj težini. U rjeđim slučajevima zahvaćenosti usne šupljine, jednjaka ili želuca, mogu se javiti bolovi i afte u ustima, disfagija, bolovi u gornjem dijelu stomaka, mučnina i povraćanje.
Može se javiti povišena tjelesna temperatura (uglavnom kod postojanja apscesa i drugih upala), malapsorpcija masti i ugljikohidrata koja naročito doprinosi gubitku tjelesne težine i proljevima.
Izvancrijevne manifestacije – dosta su česte kod oboljelh od Crohnove bolesti. Mogu biti zahvaćeni: oči (uveitis, fotofobija, episkleritis, retinitis, keratitis, sljepilo), jetra i žučni mjehur (nastanak žučnih kamenaca, primarni sklerozirajući holangitis, različita oštećenja jetre), kosti i zglobovi (seronegativna spondiloartropatija – artritis, entezitis, ankilozantni spondilitis, sakroileitis, osteopenija i osteoporoza), koža (urtikarija, nodozni eritem uz septalni panikulitis, gangrenoznu piodermu), krv i krvotvorni organi (autoimuna hemolitička anemija, leukocitoza, trombocitoza, tromboembolijske komplikacije), nervni sistem (glavobolja, konvulzije, depresija, periferna neuropatija, miopatija, moždani udar), urinarni sistem (infekcije, kamenci u mokraćnom mjehuru), pothranjenost, manjak vitamina...
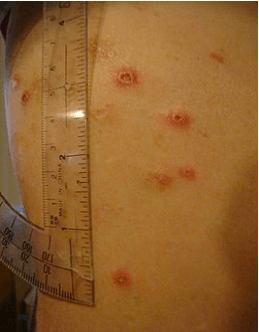
Slika 4. Nodozni eritem kod oboljelog
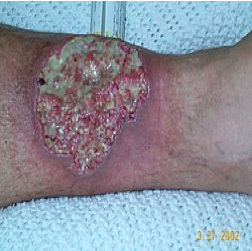
Na ovu bolest treba posumnjati kod postojanja upalnih i opstruktivnih promjena, kod bolesnika bez značajnih digestivnih tegoba a kod postojanja perianalnih apscesa, fistula ili fisura, u slučajevima nejasnog nodoznog eritema, povišene temperature, artralgije i artritisa, anemije ili zastoja u rastu kod djece. Pozitivna porodična anamneza povećava rizik od postojanja bolesti.
U dijagnozi Crohnove bolesti, mogu se sprovesti laboratorijske pretrage – sedimentacija eritrocita (koja je ubrzana), kompletna krvna slika (leukocitoza, anemija, smanjen nivo albumina u krvi, povišene vrijednosti CRP-a).
Postoje i ELISA testovi ASCA IgM i ASCA IgG (ASCA- antitijela protiv sacharomyces cerevisae), pri čemu oko 70% bolesnika ima pozitivna ASCA antitijela.
Radiološka dijagnostika je veoma bitna. Mogu se uraditi nativna snimka abdomena u stojećem i ležećem položaju te CT ili MRI abdomena. Irigografija sa barijevom kašom se radi kod sumnje na bolest kolona.
Kolonoskopija sa biopsijom uzorka crijevne sluznice postavlja dijagnozu u oko 70 slučajeva, ali kada su zahvaćeni gornji dijelovi digestivne cijevi (tanko crijevo, želudac i sl.) pomaže kapsularna endoskopija.
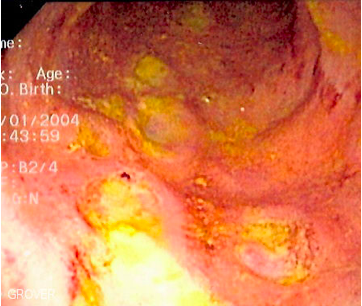
Slika 6. Endoskopski prikaz, vidljiva duboka ulceracija
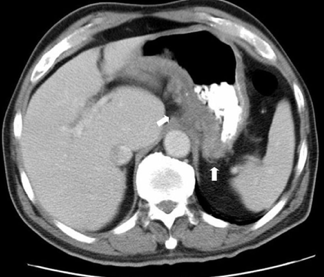
Slika 7. CT prikaz promjena u fundusu želuca
Crohnova bolest je neizlječiva, sa periodima remisija i recidiva, ali postavlja se pitanje kako ublažiti njene simptome i pomoći bolesniku da vrati kvalitet svog života na zadovoljavajući nivo? To je moguće promjenom životnih navika i navika u ishrani, umjerenom fizičkom aktivnošću, smanjenjem stresa i lijekovima.
Promjena životnih navika i navika u ishrani podrazumijeva dijetetski režim (uzimanje manjih obroka u manjim vremenskim razmacima), unošenje dovoljne količine vode, prestanak pušenja i konzumiranja alkohola. Izbjegavati namirnice za koje bolesnik smatra da mu škode i koje mu remete probavu. Umjerena fizička aktivnost i tjelovježba te dovoljno sna je neophodno za održavanje homeostaze organizma.
Aktivna bolest se tretira lijekovima, a tu su glavne tri grupe lijekova: aminosalicilati, protuupalni lijekovi i kortikosteroidi, uz antibiotike.
Od lijekova, koriste se: 5-aminosalicilna kiselina (5-ASA), prednizon, te imunomodulatori kao azatioprin, metotreksat, infliksimab, adalimubab, natalizumab. U teškim napadima bolesti primjenjuje se hidrokortizon.
U periodu remisije, cilj liječenja lijekovima je održati to stanje i spriječiti nastanak recidiva. U mirnoj fazi bolesti, stanje je moguće održavati samo salicilatima, ali smatra se da je to manje učinkovito. Dugotrajna primjena kortikosteroida može dovesti do teških nuspojava pa se često i izbjegavaju. Trajno korištenje antibiotika može promijeniti crijevnu bakterijsku floru, što također može dovesti do različitih tegoba i oštećenja.
Hirurško liječenje ne može dovesti do izliječenja, ali je potrebno u oko 70% slučajeva s tim da se strogo indicira u određenim slučajevima. Indikacije jesu recidivirajuće crijevne opstrukcije, tvrdokorne fistule i apscesi, te slučajevi u kojima bolesnik ne reaguje na terapiju lijekovima. Hirurški zahvat podrazumijeva resekciju određenog segmenta crijeva. Često nakon zahvata, na reseciranom mjestu se razvija ožiljno tkivo koje dovodi do stenoze te krajnje opstrukcije i prekida pasaže crijevnog sadržaja. Zbog toga, nakon 5 godina od prve resekcije, radi se i druga resekcija.

Slika 8. Reseciran segment crijeva
REFERENCE:
1. Vrhovac i sar. Interna medicina, IV izdanje, Zagreb: Ljevak, 2008
2. Živan V. Maksimović, Aćimović Miodrag, Hirurgija, Medicinski fakultet Beograd, 2019
4. https://hr.wikipedia.org/wiki/Crohnova_bolest
5. https://www.mayoclinic.org/diseases-conditions/crohns-disease/symptoms-causes/syc-20353304