Disekcija aorte
Disekcija aorte je oboljenje, koje karakterizira prodor krvi između slojeva aorte, što nastaje kao posljedica razdora intime.
Etiologija
Faktori rizika, koji znatno doprinose razvoju disekcije aorte su:
- Arterijska hipertenzija i ateroskleroza
- Marfanov sindrom
- Bikuspidalna aortna valvula
- Aortitis
- Trudnoća
Epidemiologija
Disekcija aorte se pretežno javlja u starosnoj dobi iznad pedesete godine života, uz izuzetak kod osoba, koje boluju od Marfanovog sindroma, kod kojih do razvoja ovog stanja može doći već oko tridesete godine života.
Patofiziologija
U podlozi ovog oboljenja je puknuće intime, čime je omogućen ulazak krvi u područje medije što dovodi do raslojavanja aorte, te stvaranja takozvanog ‘lažnog’ lumena, koji se širi anterogradno. Nastali hematom najčešće rupturira u neki od okolnih prostora, ovisno o lokalizaciji same disekcije. Ukoliko je zahvaćena ascedentna aorta, može doći do rupture u perikard, a ako je zahvaćena descedentna aorta ruptura se može očekivati u području pleuralnog prostora.
Klasifikacija
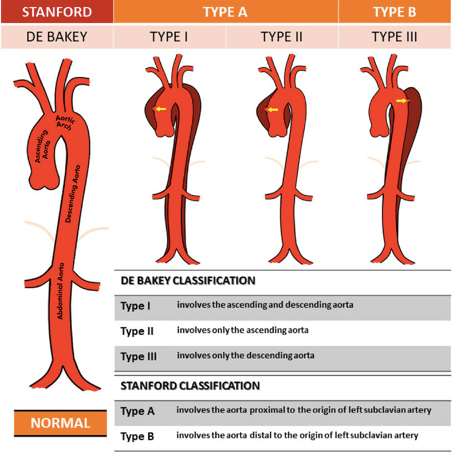
Slika 1. Stanfordova i De Bakey klasifikacija disekcije aorte
U upotrebi su dvije vrste klasifikacija disekcije aorte: Stanfordova i De Bakeyeva klasifikacija.
DeBakeyeva podjela uključuje i ulazno mjesto i smjer širenja te dijeli disekciju na četiri tipa:
· tip I: disekcija počinje u ascedentnoj aorti, proteže se preko luka aorte i zahvata i descedentnu aortu,
· tip II: disekcija je ograničena na ascedentnu aortu,
· tip IIIa: disekcija je ograničena na descedentnu aortu,
· tip IIIb: disekcija uključuje descendentnu aortu i dio ili cijelu abdominalnu aortu.
Stanfordova klasifikacija je nešto jednostavnija i bazira se samo na mjestu ulaska krvi u stijenku krvne žile.
· Stanford A disekcija počinje u ascedentnoj aorti, pa prema tome uključuje DeBakey tip I i II,
· Stanford B počinje u descendentnoj aorti distalno od izlazišta lijeve arterije subklavije.
Klinička slika
Disekciju aorte karakterizira pojava jakih, iznenadnih bolova u grudima i/ili u leđima, koji su kod tipa A izraženi više retrosternalno, dok su kod tipa B dominantniji u području leđa sa širenjem u abdomen. Također, tip A se može prezentovati i razlikom u kvaliteti pulsa i visini arterijskog krvnog pritiska na gornjim ekstremitetima. Kod nekih pacijenata, usljed ishemije mogu biti prisutni i simptomi, nastali kao rezultat pritiska na nervne elemente, poput parestezija usljed kompresije na spinalne nerve, promuklosti zbog kompresije rekurentnog laringealnog nerva, te Hornerovog sindroma, nastalog kao rezultat kompresije na simpatičke ganglije. Pojava sinkope upućuje na razvoj tamponade perikarda ili pak na zahvaćenost brahiocefaličnih krvnih sudova. Zabilježeni su i rijetki slučajevi disekcije aorte, koji nisu bili praćeni bolovima. Atipična klinička slika je krakteristična za starije osobe sa brojnim komorbiditetima.
Dijagnoza
U postavljanju dijagnoze mogu se koristiti različiti dijagnostički modaliteti. Primarno se može načiniti RTG snimak grudnog koša, na kojem će biti vidljivo proširenje medijastinuma, neovisno o kojem tipu disekcije se radi.
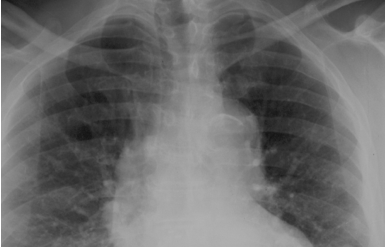
Slika 2. RTG snimak disekcije aorte
Kako bi se isključio akutni koronarni sindrom, neophodno je uraditi i EKG, koji inače ne pokazuje nikakve promjene, osim u slučajevima kada se disekcija širi na koronarne krvne sudove. Dijagnozu disekcije aorte najlakše je potvrditi transtorakalnim ultrazvukom srca. U upotrebi su i CT, kao i aortografija te magnetna rezonanca.
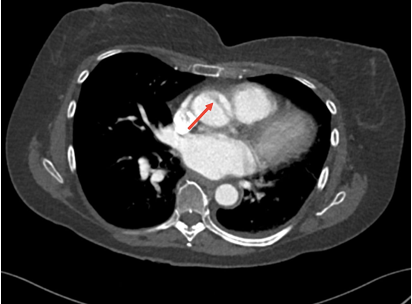
Slika 3. CT angiogram disekcije aorte
Svaka dijagnostička procedura ima svoje prednosti i nedostatke, tako da bi bilo idealno kombinirati ih, naprimjer CT će nam dati adekvatne podatke o lokaciji ulaznog i izlaznog puknuća, dužini disekcije, te uključenosti aortnih grana, dok će s druge strane ehokardiografija pružiti podatke o zahvaćenosti zaliska, odnosno o eventualnom postojanju aortne regurgitacije te rupture u perikard.
Tretman
Tretman podrazumjeva primjenu konzervativnih i hirurških metoda. Cilj konzervativne, medikamentozne terapije kod akutne disekcije aorte jeste smanjivanje vrijednosti arterijskog krvnog pritiska uz idealnu vrijednost sistolnog krvnog pritiska od 100 do 120 mmHg. Inicijalna terapija za kontrolu krvnog pritiska su intravenski primjenjeni beta blokatori. Ukoliko je kod pacijenta kontraindicirana primjena beta blokatora, primjenjuju se kalcijevi antagonisti. U slučaju iznimno jakih bolova, u svrhu analgezije se može primjeniti i morfij. Prehospitalni tretman podrazumjeva:
- pacijenta postaviti u poluležeći položaj na leđima,
- kisik davati u slučajevima, ako je SpO2<94% (10L/min),
- otvoriti minimalno 2 venska puta venskom kanilom od 18G ili 20 G,
- plasirati transurinarni kateter,
- ukoliko je pacijent hipertenzivan opcije su:
· Uradipil: 10 mg iv postepeno; 5ml/sat putem perfuzora
· Beta blokatori: Propranolol se daje u dozi od 0,5 mg iv odmah, a zatim 1–2 mg svakih 3–5 min dok puls ne uspori na 60–70/min ili do ukupne doze od 0,15 mg/kg kroz 30–60 min. Doza se može ponoviti iv svaka 2–4 sata da se održi β−blokada. Bolesnicima s HOPB–om ili astmom može se dati selektivniji β–blokator. Opcije su metoprolol 5 mg iv do ukupno 4 doze u razmaku 15 min ili esmolol 50–200 μg/kg/min u trajnoj iv infuziji ili labetalol (α– i β–adrenergički blokator) 1–2 mg/min u trajnoj iv infuziji ili 5–20 mg iv odjednom uz dodatnu dozu od 20–40 mg svakih 10–20 min dok se ne postigne kontrola krvnog tlaka ili se ne da ukupno 300 mg, nakon čega slijede dodatne doze od po 20–40 mg svakih 4–8 sati prema potrebi.
· Kalcijevi antagonisti: Alternativa β–blokatorima su blokatori Ca– kanala (npr. verapamil 0,05–0,1 mg/kg iv odjednom ili diltiazem 0,25 mg/kg [do 25 mg] iv odjednom ili 5–10 mg/h u trajnoj infuziji).
- ukoliko je pacijent hipotenzivan potreban je oprez pri nadoknadi tečnosti (vrlo malo!)
- u slučaju intenzivnih bolova može se primijeniti
morfij u dozi od 2,5 – 5 mg iv uz razblaživanje sa 10 ili 20 ml fiziološke otopine, te postepeno davanje po 2 mg iv,
- kako bi se spriječilo povraćanje primjenjuje se metoklopramid u dozi od 10 mg, u polaganoj intravenskoj injekciji,
- cilj terapije je postizanje vrijednosti sistolnog krvnog pritiska 100-120/min uz puls<60/min,
- primjena vazodilatatora je kontraindicirana.
Hiruške, odnosno endovaskularne procedure se u biti izvode u slučaju komplikacija disekcije aorte tip B, po Stanfordovoj klasifikaciji. Indikacije za takav terapijski pristup su perzistentna hipertenzija ili bol koja ne reaguje na primjenu konzervativne terapije, širenje disekcije duž stijenke, okluzija nekog od glavnih ogranaka aorte što kao posljedicu ima ishemiju organa, povećanje promjera disecirajuće aorte te ruptura.
Prognoza
Polovina neliječenih pacijenata kod disekcije tipa A preživi prvih 48 sati, dok 80% njih umire u periodu od dvije sedmice zbog rupture aorte. Smrtnost pacijenata kod disekcije tipa B, liječene konzervativnim metodama u prvom mjesecu iznosi oko 10%.
Literatura
1) Disekcija aorte u: Interna medicina. Božidar Vrhovac i suradnici. (2008). Zagreb.
2) Disekcija aorte u Interna medicina. Gerd Herold i suradnici. (2016). Mostar.
Slike
Slika 1. Stanfordova i De Bakeyeva klasifikacija. Preuzeto iz:
Slika 2. RTG snimak disekcije aorte. Preuzeto iz:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2658251/
Slika 3. CT angiogram disekcije aorte. Preuzeto iz: