Morbili
Morbili su veoma kontaginozna akutna virusna bolest uzrokovana virusom ospica (rod Morbillivirus) iz porodice Paramyxoviridae. Povijest morbila seže još iz drugog tisućljeća prije Krista, a prvi zapisi o bolesti datiraju iz 10. stoljeća u arapskom pismu. Virus je prvi put izoliran 1911. na staničnoj kulturi majmunskog bubrega.
Bolest se prenosi kapljičnim putem (izravno ili preko treće osobe), a izvor zaraze je samo bolesnik. Visoki titar virusa nalazi se u sekretu iz nazofarinksa i u mokraći bolesnika već na početku bolesti. Glavne karakteristike ove akutne zarazne bolesti su vrućica, kataralna upala dišnih puteva (hunjavica, kašalj) i enantem bukalne sluznice (Koplikove pjege).
Morbili se rijetko pojavljuju kod dojenčadi do 6 mjeseci života zbog majčinih proutijela koje je dojenče steklo transplacentnim prijenosom. Sve do uvođenja cjepiva, više od 50% djece obolijevalo je do pete godine života. Morbili se danas gotovo i ne pojavljuju (osim kod populacija koje zbog geografskih okolnosti žive jako izolirano). Razlog tome je uvođenje cjepiva kao jedne od najučinkovitijih mjera prevencije. Cijepljenje protiv morbila provodi se kombiniranim cjepivom protiv morbila, zaušnjaka i rubeole. Cjepivo protiv morbila u svijetu je u uporabi 50 godina i pokazalo se vrlo sigurnim i učinkovitim.
Patogeneza
Mjesto ulaska virusa u organizam je sluznica dišnih puteva i konjuktiva. Virus se zatim adsorbira na respiratorni epitel gdje se primarno umnožava. Otuda se limfnim putem proširi do regionalnih limfnih čvorova stvarajući primarnu viremiju. Ona se pojavljuje 3 dana nakon infekcije i dovodi do specifičnih promjena retikuloendotelnog tkiva - pojava orijaških stanica u jetri, slezeni, timusu, plućima i limfnim čvorovima. Zatim se virus dalje širi po organizmu i nastaje sekundarna viremija koja predvodi klinički početak bolesti. Makulopapulozni osip koji se pojavljuje po tijelu, posljedica je imunoloških zbivanja kao reakcija na virus. Nakon preboljenja prirodne infekcije ostaje trajna imunost.
Klinička slika
Inkubacija morbila traje 10-12 dana. Bolest ima dva stadija: kataralni (prodromalni) i egzantemski. Kataralni stadij je karakterističan za morbile iz razloga jer ga druge egzantemske bolesti kao što su rubeola, vodene kozice i egzantema subitum nemaju. Počinje temperaturom i općim infektivnim simptomima (kašalj, rinitis, konjuktivitis). Navedeni simptomi dominiraju i pojačavaju se kroz prvih 4-5 dana bolesti. Nakon 4-5 dana od pojave bolesti, kataralni simptomi se polako povlače i nastupa egzantemski stadij. Patagonomičan nalaz morbila koji se pojavljuje u bukalnoj sluznici je enantem, a 80% bolesnika imat će i tzv. Koplikove pjege koje se prepoznaju kao nakupine sitnih plavo-bijelih lezija okruženih eritemom. Koplikove pjege javljaju se dan-dva prije izbijanja osipa na koži. Za osip je važno istaknuti da je gust, makulopapulozan, svijetlo crvene boje i da konfluira. Najprije se pojavljuje na vratu uz rube kose, a potom na licu i gornjem dijelu trupa. Osip se za 2-3 dana proširi po cijelom tijelu i za to vrijeme počinje konfluirati. Nakon 3-4 dana počinje blijediti i povlači se kako je nastajao.
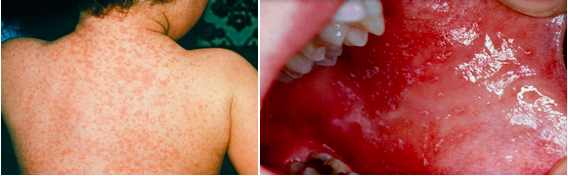
Slika 1- makulopapulozni osip; Slika 2- Koplikove pjege
Osim ove tipične kliničke slike morbila, postoji i nekoliko atipičnih oblika:
1. Težak, atipičan tijek morbila - javljao se kod djece koja su dvije do četiri godine prije oboljenja primila mrtvo cjepivo protiv morbila, koje se danas više ne koristi. Kod takve djece nastupila bi jaka imunološka reakcija organizma na virus što bi se prezentiralo teškom kliničkom slikom (visoka temperatura, pneumonija u prodromalnom stadiju, osip koji ima nekarakterističan izgled i način izbijanja).
2. Hemoragične ospice - karakteizira ih pojava krvarenja po koži i sluznicama (purpura fulminans) umjesto karakterističnog osipa. Najčešće završava smrću.
3. Ospice izmjenjena tijeka - nalazimo kod staničnih imunodeficijencija, kroničnih bolesti i terapije imunosupresivima. Obično se komplicira pneumonijom te nema egzantemskog stadija.
4. Oslabljene ospice - nastaju kada se dijete koje je u inkubaciji pasivno imunizira gama-globulinima ili kod starije dojenčadi koja još uvijek imaju malo Ig od majke. U ovom obliku, dijete posjeduje protutijela ali nedovoljno da spriječe bolest, stoga je samo ublaže. Tijek bolesti biva skraćen, kataralni simptomi blaži a osip nije karakterističan.
Atipični oblici ospica češće se pojavljuju kod adolescenata i mladih odraslih ljudi nego kod djece.
Komplikacije
· Pneumonija je česta komplikacija kod ospica, bilo da se radi o sekundarnoj bakterijskoj infekciji ili o primarnoj pneumoniji koja je izazvana samim virusom ospica.
· Otitis media je najčešća komplikacija ospica ali obično bez većeg značaja.
· Miokarditis se rijetko viđa ali može biti teškog kliničkog tijeka.
· Encefalitis je komplikacija zbog koje se cijepimo protiv ospica. Ako se javi prije pojave osipa naziva se parainfektivni (uzrokovan virusom), dok se onaj nakon pojave osipa naziva postinfektivni i posljedica je alergijske reakcije organizma.
· Subakutni sklerozirajući panencefalitis (SSPE), incidencije 1:1000 000, je progresivna, kronična i fatalna komplikacija. Klinički tijek je polagan: smetnje ponašanja, inkoordinacija pokreta, nespretan hod, slabljenje vida, postupno propadanje intelektualnih sposobnosti, mioklonizmi, konvulzije, sljepoća, gubitak govora, decerebracijska smrt. Iz EEG snimka vide se paroksizmi šiljaka i smanjena cerebralna aktivnost, a u likvoru visoka koncentracija IgG te visok titar protutjela kao i u serumu. S obzirom da ovakvo stanje uglavnom zavši smrću, moguć je dokaz antigena virusa u tkivu mozga umrlih.
Dijagnoza
U većini slučajeva ove bolesti, dijagnoza se postavlja na temelju anamneze, kliničke slike i epidemioloških podataka. Iz standardnih laboratorijskih nalaza može se uočiti leukopenija, pomak ulijevo i limfociti koji su uredni. Uradi li se bris ždrijela, citološkom pretragom vidljive će biti orijaške epitelne stanice. Serološka dijagnostika je također izvediva, gdje ćemo imati porast titra specifičnih antitijela. Sve ove metode rade se po potrebi tj. ukoliko na temelju kliničke slike i epidemioloških podataka ne ustanovimo da je riječ o ospicama.
Liječenje
Za ospice se kaže da su „self limited disease“. Prva cjepiva napravljena su ranih 70-ih godina 20 stoljeća. Od 1963. do 1967. koristilo se inaktivirano cjepivo koje je kasnije izbačeno iz upotrebe jer je ostavljalo imunost kratkog vijeka i bilo je povezano sa slučajevima atipičnih ospica. Danas se kao cjepivo koristi živo atenuirano cjepivo i osnovna je mjera prevencije ove bolesti. Kod oboljelih se može provoditi simptomatsko liječenje (lagano zamračena soba zbog konjuktivitisa, antipiretici i antitusici). WHO preporučuje vitamin A 400 000 IU unutar 5 dana od početka osipa (djeca u područjima s deficitom A vitamina i sa smrtnosti većom od 1%). Komplikacije se također liječe simptomatski ali zahtijevaju hospitalizaciju. Profilaktička primjena antibiotika nije opravdana osim kod dokazane infekcije. Prognoza je bolja što je dijete starije a najteže prolaze ona djeca kod koji se razvije encefalitis.
Reference:
1. Duško Mardešić i suradnici; Pedijatrija, Školska knjiga, 2016.
3. Moss WJ. Measles. Lancet. 2017;390:2490-2502.
4. Ilija Kuzman; Infektologija za visoke zdravstvene škole, Medicinska naklada, 2012.