LUMBALNA DISKUS HERNIJA
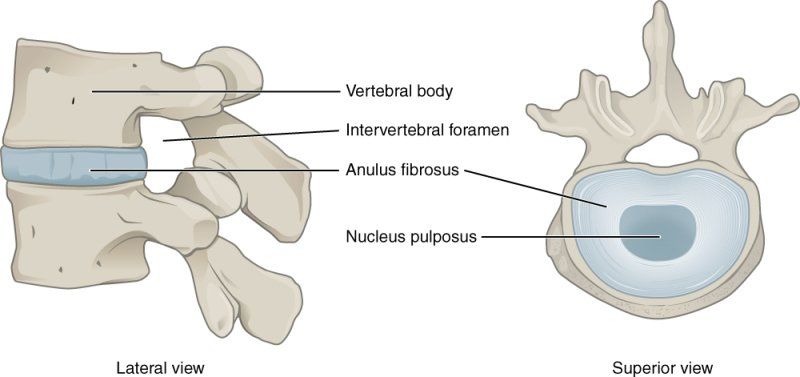
NP je mjesto sekrecije kolagena (pretežno je građen od kolagena tipa 2) i sadrži brojne proteoglikane koji olakšavaju zadržavanje vode što dovodi do rasta hidrostatkog pritiska zahvaljući čemu se disk odupire aksijalnoj kompresiji na kičmu. AF se uglavnom sastoji od kolagena tipa 1. Promjene u biologiji interevertebralnih diskova doprinose LDH: reducirano zadržavanje vode u NP, povećanje količine kolagena tipa 1 u NP, degradacija kolagena i ekstracelularnog matriksa.
ETIOLOGIJA
Procjenjuje se da je 75% diskus hernija nasljedno. Geni koji doprinose povećanom riziku nastanka LDH su geni koji kodiraju strukturne proteine, matriksne metaloproteinaze, faktore apoptoze, faktore rasta, zatim je primjećen polimorfizam gena za receptore vitamina D što rezultira disbalansom inflamatornih citokina. Smatra se i da su akvaporini povezani sa dehidratacijom NP.
Pored genetike, najčešće se radi o degenerativnom procesu jer godinama NP slabi (smanjuje se sadržaj vode) što potpomaže njegovu protruziju. Sljedeći najčešći uzroci jesu fizičko preopterećenje, trauma, gojaznost i bolesti vezivnog tkiva.
Kada govorimo o patofiziologiji, smatra se da je riječ o kombinaciji mehaničke kompresije na nerv i lokalnog povećanja koncentracije inflamatornih citokina.
EPIDEMIOLOGIJA
Duplo je češća kod muškaraca, i najčešće se javlja između 30 i 50 godina života. LDH su najčešće lokalizovane na nivou L5-S1 i L4-L5 s obzirom na to da se u tom dijelu odvija 95% lumbalne fleksije i ekstenzije. Diskus hernija može biti prednja (obično asimptomatska) i zadnja koju dijelimo na posterolateralnu i posteromedijalnu. Najčešća je posterolaterna jer je u tom dijelu AF tanji i nedostaje mu potpora prednjeg ili stražnjeg longitudinalnog ligamenta.
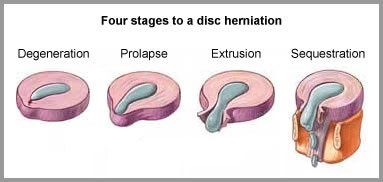
Na osnovu stepena hernijacije NP, hernije dijelimo na:
- Protruzije kod kojih je očuvan AF
- Ekstruzije kod kojih je AF probijen i njegov dio je u kanalu, ali u kontinuitetu sa ostatkom koji je u intervertebralnom prostoru
- Sekvestracije – dio NP je slobodan u kanalu
OSNOVNI SIMPTOMI I ZNACI LUMBALNE DISKUS HERNIJE:
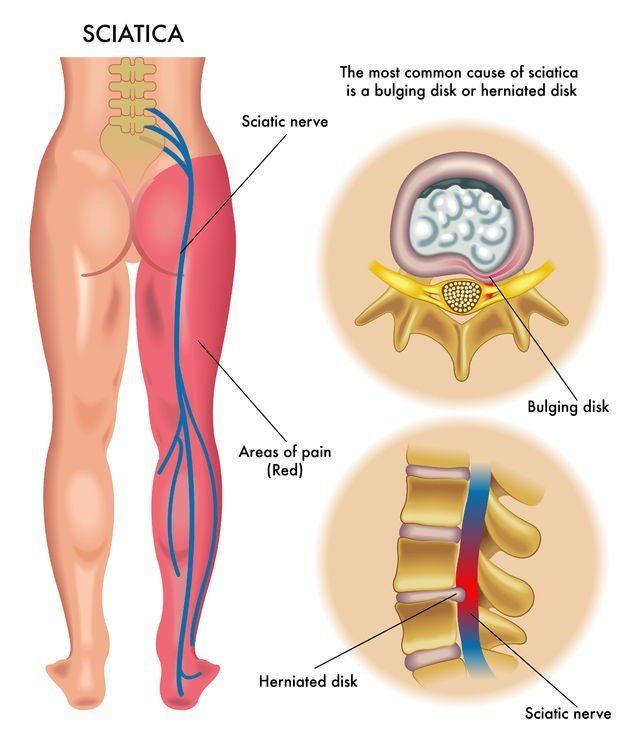
- Radikularni bol koji se širi duž inervacione zone n. ishiadicusa (izraženiji od leđnog bola, širi se u dermatom zahvaćenog korijena, intermitentan je i pogoršava se za vrijeme aktivnosti)
- Bol u slabinskom dijelu kičme (širi se u sakroilijačni zglob i glutealnu regiju) – najizraženiji pri fleksiji kičme
- Neurološki deficit
- Pozitivni testovi istezanja – istezanjem n. ishiadicusa pojačava se kompresija korijena što izaziva radikularni bol koji se proteže do stopala
DIJAGNOZA
Nije rijetka ni akcidentalna identifikacija LDH na MRI, kod asimptomatskih pacijenata. Pacijent se pregleda u stojećem, sjedećem i ležećem položaju, a posebna pažnja se pridaje položaju kičme pri stajanju i hodu. Ukoliko se uoči lateralno savijanje kičme - koje iščezava u ležećem položaju ili pri stoju na nozi koja nije bolna („antalgična funkcionalna skolioza“), to je znak da konzervativni tretman najvjerovatnije neće biti uspješan te da treba pristupiti hirurškom tretmanu. Nakon pregleda izgleda i pokretljivosti kičme, sagleda se trofika i spastičnost paravertebralnih mišića, izvrši neurološki pregled – ispitivanje motorike, senzibiliteta, refleksa, funkcije sfinktera i testovi istezanja.
TESTOVI ISTEZANJA
1) Lasegue-ov test – test podizanja ispružene noge à pozitivan ukoliko se javi bol u nozi (pojava bola i u leđima nije značajna!)
2) Znak „tetive na luku“ – dodatak Lasegue-ovom test à savijanjem koljena nestaje bol koji se javio u ispruženoj nozi, a ukoliko izvršimo kompresiju nerva u poplitealnoj jami, bol se ponovo javlja
3) „Sjedeći korijenski test“ - pacijent sjedi sa kukom flektiranim pod 90° i savijenim vratom, te zatim vrši ekstenziju koljena
4) Kontralateralni Lasegue-ov test (Fajersztajn test) - visoko indikativan à podiže se noga koja nije bolna, a u slučaju pozitivnog testa bol se javlja u suprotnoj nozi
5) „Obrnuti test podizanja opružene noge“ à pacijent leži na stomaku ili na boku sa bezbolnom nogom ispod, vrši ekstenziju u kuku i fleksiju u kuku; pozitivan test (pojava boli) ukazuje na iritaciju korijena n. femoralisa
Neruološki nalaz zavisi od stepena hernijacije.
1) Unilateralna na nivou L3-L4 – komprimovan obično korijen L4 à senzorni deficit na prednjoj strani koljena, motorna slabost m. quadriceps-a, snižen patelarni refleks
2) Unilaterna nivoa L4-L5 - ispad senzibiliteta na prednjoj strani potkoljenice, dorzumu stopala i prva 3 prsta, motornom slabošću m. tibialis anteriora i ekstenzora palca (pacijent ne može stajati na peti), Ahilov refleks snižen ili ugašen
3) Dorzolateralna L5-S1 - ispad senzibiliteta na stražnjoj strani potkoljenice, lateralnom dijelu pete, stopala i posljednja 2 prsta, pacijent ne može da stoji na prstima, Ahilov refleks snižen ili ugašen
4) Medijalna diskus hernija bilo kog nivoa – SINDROM KAUDE EKVINE
U sindromu kaude ekvine predominira leđni ili perianalni bol u odnosu na ishijagiju. Karakterizira ga:
- Poremećaj rada sfinktera (češće retencija od inkontinencije urina, nemogućnost kontrolisanja stolice i smanjen tonus analnog sfinktera)
- Anestezija u vidu jahaćih čakšira
- Motorna slabost više korijenova koja može progredirati do paraplegije
Potpuno kliničko ispitivanje uključuje i ispitivanje:
1) Periferne cirkulacije – zadnja tibijalna i dorzalna arterija stopala – vaskularne klaudikacije mogu ličiti na diskoidni bol
2) Kuk – ograničenje spoljašnje rotacije uz bolnost ukazuje da problem nije u kičmi
3) Koljeno
DIJAGNOSTIKA
Koriste se nativne radiografije, mijelografije (prikazuje se odnos intervertebralnih diskova sa subarahnoidalnim prostorom i recesusima korijenova), CT (vidi se sijenka dvostruko većeg intenziteta od duralne vreće sa eventualnim pomijeranjem) i najvažnija nuklearna magnetna rezonanca (NMR). Pacijenti koji se žale na bol u leđima, starosti od 20 do 50 godina, u 99% slučajeva će imati patološki nalaz na nativnim radiografijama u vidu:
- Suženje interverterbralnog prostora
- Lokalizovani osteofiti
- Spondilolisteza ili spondilolioza
- Promjene u položaju pršljenova
TERAPIJA
KONZERVATIVNA:
- Mirovanje u krevetu
- Lijekovi: NSAIL, mišićni relaksansi
- Epiduralna aplikacija steroida (kratkoročno oslobađaju pacijenta bola)
- Nošenje korzeta ili steznika
- Pelvična trakcija
- Fizikalna terapija (preporučuje se tek ukoliko simptomi potraju duže od 3 sedmice, ne u akutnoj fazi bola)
- Transkutana električna nervna stimulacija
- Vitamin D3 (s obzirom da se receptori nalaze i u kičmenom kanalu i skeletnim mišićima, ispitan je utjecaj korištenja vitamina D3; rezultati studije su pokazali da postoji povezanosti između jačine i učestalosti javljanja bola kod pacijenata koji imaju deficit vitamina D, ali još uvijek se ne zna da je li je deficit faktor koji potpomaže nastanak LDH)
- Vitamin B12 (kod lumboishijalgije, smanjuje bol)
INDIKACIJE ZA OPERACIJU dijelimo na aspolutne i relativne (ponavljane ishijadične epizode).
APSOLUTNE:
- Masivna ekstruzija sa oštećenjem kaude
- Funkcionalno značajan motorni deficit (npr. paraliza n. peroneusa)
- Izražen bolni sindrom, bez motornog deficita
U okviru hirurškog liječenja, mogu se primijeniti različiti pristupi:
1) TRANSKANALIKULARNI
a) Klasična diskektomija
b) Mikrodiskektomija
2) INTRADISKALNI (10-15% pacijenata)
a) Automatizovana perkutana lumbalna diskektomija
b) Perkutana endoskopska diskektomija
c) Laserska dekompresija diskusa
Pristupa se dorzalnim putem, a prema obimu resekcije koštano-vezivnim strukturama može se uraditi:
1) Laminektomija – skidanje arkusa i spinoznog nastavka pršljena
2) Hemilaminektomija – skidanje arkusa sa jedne strane do spinoznog nastavka
3) Flavektomija – skidanje žutog ligamenta
Intradiskalni pristup se izvodi kod 10-15% pacijenata, koji zadovoljavaju sljedeće uslove:
1) Očuvan AF
2) Hernijacija iznad nivoa L5-S1 (naveden nivo nije podesan zbog ugla)
3) Nepostojanje teškog neurološkog deificita
4) Nepostojanje kongenitalnih anomalija L/S kičme
Hirurško liječenje će brže osloboditi pacijenta bola, ali mnogi pacijenti će se postepeno osjećati sve bolje sa kontinuiranim kozervativnim tretmanom. Najvažnija je edukacija i aktivno učešće pacijenta, kako u donošenju odluke o načinu liječenja, tako i u poštovanju svih smjernica.
Kod izraženog sindroma kaude ekvine, motorni oporavak traje do 18 mjeseci, dok oporavak funkcije sfinktera nikada nije potpun te je operaciju neophodno uraditi što prije po pojavi simptoma. Perinealni ispad može ostati trajno i nepovoljno utjecati na seksualne funkcije.
LITERATURA:
1. Ž. Maksimović: Hirurgija za studente medicine, CIBID, 2018.
2. https://www.ncbi.nlm.nih.gov/books/NBK441822/ (preuzeto 30.12.2020.)
3. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5685963/ (preuzeto 30.12.2020.)
4. https://www.ncbi.nlm.nih.gov/books/NBK560878/ (preuzeto 30.12.2020.)
5. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2915533/ (preuzeto 31.12.2020.)
6. https://www.ncbi.nlm.nih.gov/books/NBK542307/ (preuzeto 31.12.2020.)
7. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4190421/ (preuzeto 30.12.2020.)
8. https://pubmed.ncbi.nlm.nih.gov/11558625/ (preuzeto 31.12.2020.)
9. https://pubmed.ncbi.nlm.nih.gov/27335572/ (preuzeto 31.12.2020.)
10. https://pubmed.ncbi.nlm.nih.gov/12429765/ (preuzeto 01.01.2021.)
11. https://www.aeronline.org/article.asp?issn=0259-1162;year=2018;volume=12;issue=3;spage=680;epage=684;aulast=Gokcek (preuzeto 01.01.2021.)
12. https://pubmed.ncbi.nlm.nih.gov/11558625/ (preuzeto 01.01.2021.)