Akutni edem pluća
Akutni edem pluća ili oedema pulmonum acuta predstavlja hitno dramatično stanje u medicini koje zahtjeva neodložnu i adekvatnu intervenciju. Karakteriše ga ekstravaskularno nakupljanje tečnosti u alveolama zbog povišenog plućnog kapilarnog pritiska ili poremećene propustljivosti kapilarno–alveolarne membrane pluća. Uzroci koji mogu dovesti do plućnog edema mogu biti kardiogenog (povišen plućni kapilarni pritisak) i nekardiogenog porijekla (oštećen kapilarni zid i pojačana propusljivost kapilara; smanjenja koloidno-osmotskog pritiska i poremećaja limfne drenaže).
Prolazi kroz dvije faze
1. Intersticijski edem pluća - povišen pritisak u plućnim venama ( >25-30 mmHg ) dovodi do izlaska tekućine iz kapilara u intersticij. Često počinje tokom spavanja, u obliku paroksizmalane noćne dispnee. Auskultatorno se čuje otežano disanje sa produženim ekspirijem i u početku sa suhim, a kasnije vlažnim šušnjevima.
2. Alveolarni edem pluća - kada edem postane opsežniji prelazi iz intersticija u u alveolarni prostor. Pacijent se žali na inspiratornu dispneu. Ovi simptomi se povećavaju u ležećem položaju i prisiljavaju bolesnika da sjedi ili stoji.
Klinička slika:
· iznenadan početak, ortopnea (karakterističan položaj), dispnea i tahipnea uz korištenje pomoćne respiratorne muskulature
· distenzija jugularnih vena
· suh kašalj -> produktivan kašalj sa pjenušavim ili krvavim sputumom
· umjerena bol u prsima
· anksiozan, blijed, dijaforetičan, cijanotičan pacijent
· hipertenzija/hipotenzija, tahikardija
· auskultacija pluća – vlažni hropci bez perkutorne hipersonornosti

STANDARDNA TERAPIJA KOD PLUĆNOG EDEMA
Bez obzira da li je plućni edem rezultat kardijalnih ili nekardijalnih uzroka terapijski pristup je skoro identičan.
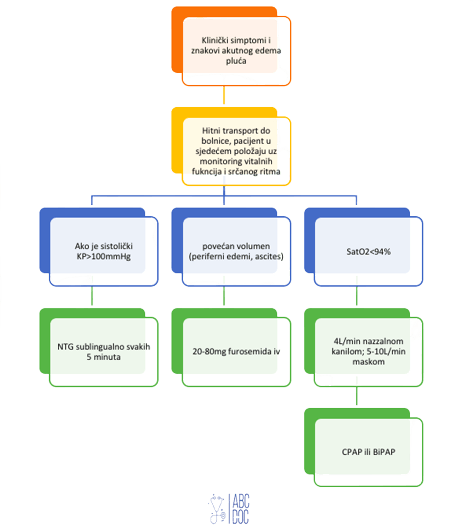
1) sjedeći položaj pacijenta, koji on sam zauzima (noge vise dolje preko ruba kreveta);
2) kisik se daje u visokim koncentracijama u slučaju kada je saturacija<94%, 10-15L/min; mogu se koristiti CPAP i BiPAP (kontraindicirano kod hipotenzije i poremećaja svijesti)
3) otvoriti venski put (kanila 16G);
4) diuretici (furosemid amp 20mgmL/2mL): 20-80mg u zavisnosti od stepena težine plućnog edema i visine krvnog pritiska. Smanjuje volumen tečnosti i dobar je vazodilatator.
5) nitroglicerin (vazodilatator): 1-2 potiska nitrolingual spreja ili 1–2 tablete sublingvalno svakih 5 minuta;
6) podvezivanje tri ekstremiteta manžetnama tlakomjera – pritisak u manžetnama mora biti na sredini, između sistoličkog i dijastoličkog pritiska. Manžetne treba premještati sa ekstremiteta na ekstremitet u smjeru kazaljke na satu svakih 15 minuta (rotirajuće podvezivanje udova). Manžetne se ne stavljaju na ekstremitet u kojem je iv put.
6) morfij (amp. 10mg/1mL, 20mg/2mL – razrijeđen sa 10mL F.O.) iv ili im. Morfij redukuje simpatičku aktivnosti i djeluje kao venodilatator. Na moguće nuspojave kao što su arterijska hipotenzija i bradikardija reagujemo (kod bolesnika koji leži) dizanjem donjih udova, a pri pojavi ili za prevenciju povraćanja korisimo metoklopramid (Reglan amp) ili tietilperazin (Torecan amp);
7) Drugi lijekovi
- aminofilin ( amp. 250mg/10mL(2,5%) i.v.) Indikacija: bronhospazam. Doza: 1-2 amp i.v;
- digitalis (lanibos amp 0,2mg/2 mL) Indikacije: fibrilacija atrija ili tahiaritmija ventrikula. Doza: 1 amp i.v.
- adrenalin ( u 100ml 0.9%NaCl iv)
- inotropi
KARDIOGENI EDEM PLUĆA
Akutni edem pluća kardijalnog porijekla počinje nastankom intersticijalnog plućnog edema koji uzrokuje smanjenje elastičnosti plućnog tkiva, sužavanje sitnih bronhija uz stvaranje otpora ulasku vazdušne struje, pa sve do kardijalne astme, uz pojačan rad disajne muskulature. U ovoj fazi nema izrazitih smetnji u oksigenaciji pluća, ali ako se u ovom stadiju ne interveniše razvija se alveolarni edem pluća sa prelaskom transudata u alveole. Prelazak transudata u alveole sprječava normalnu oksigenaciju jer se smanjuje alveolarna površina za razmjenu gasova. Krv u kapilarima se ne oksigeniše i sa smanjenom koncentracijom kisika prelazi direktno u lijevu pretkomoru (desno–lijevi šant). U nastavku ovog procesa se povećava propustljivost membrane plućnih kapilara. Simptomatologija ovog hitnog stanja vrlo je karakteristična i rijetko pretstavlja dijagnostički problem. Najizraženija slika je prisilni sjedeći položaj sa polipnejom, dispnejom i ortopnejom. Pacijent zauzima sjedeći položaj jer tako lakše diše. Disanje je vrlo čujno, teško i ubrzano. Pacijent može biti uplašen, cijanotičan i dijaforetičan. U fizikalnom nalazu možemo pronaći pjenušav sputum koji može imati primjese krvi, distendirane jugularne vene, upotrebu pomoćne respiratorne muskulature, akrozijanozu, periferne edeme i ascites. Krvni pritisak može biti povišen (SP preko 200mmHg) ili snižen (SP ispod 90mmHg), kada se radi o kardiogenom šoku. Auskultacija pluća otkrit će nam stadij edema, od krepitacija pri bazama plućnih polja, srednjih i sitnih vlažnih šušnjeva do zahvaćenosti svih plućnih polja, a moguć je i wheezing. Anamneza kod ovakvih pacijenata ukazuje na hronično srčano oboljenje.

PRVI KORAK
· pacijenta postaviti u sjedeći položaj
· izmjeriti krvni pritisak na obje ruke
· auskultirati srce i pluća
· odrediti saturaciju pulsoksimetrom
· uraditi EKG
· otvoriti periferni venski put
· postaviti urinarni kateter
TERAPIJA AKUTNOG EDEMA PLUĆA KARDIOGENOG PORIJEKLA
Terapija akutnog edema pluća zavisi od toga da li je prisutna normo/hipertenzija ili se radi o hipotenziji/kardiogenom šoku. Terapija akutnog edema pluća kod normotenzije ili hipertenzije se sprovodi sa ciljem da se obezbijedi, prije svega, normalna funkcija respiratornog i kardiovaskularnog sistema.
Pacijent se postavlja u sjedeći položaj. Ukoliko je saturacija <94%, pacijentu dajemo kisik visokog protoka. Započeti sa salbutamolom, 2-4 potiska nitrolingual spreja i furosemidom (iv do 100mg) uz kontrolu diureze. U slučaju bronhospazma apliciraju se bronhodilatatori, najčešće metilksantini - Aminofilin amp. 250 mg i.v. jedna do dvije ampule. Kod jakih bolova pacijentu ćemo dati morfij (ne kod hipoksije), kod fibrilacije atrija digoksin 0.25-0.5 mg iv.
Terapija akutnog edema pluća kod hipotenzije i kod kardiogenog šoka razlikuje se od prethodne i to u kardiocirkularnoj terapiji:
· aplikaciraju se inotropni lijekovi, npr. dopamin 2 – 10 µg/kg/min sam ili u kombinaciji sa dobutaminom
· koriste se adrenalin, digoksin, atropin i morfij
· diuretici i vazodilatatori, daju se tek nakon stabilizacije arterijskog krvnog pritiska.
NEKARDIOGENI EDEM PLUĆA
Patofiziologija razvoja edema pluća nekardijalnog porijekla zasniva se na oštećenju normalne permeabilnosti kapilarno–alveolarne membrane djelovanjem novonastalih endogenih toksina koji razlažu kapilarnu membranu (proteaze) i egzogenih toksina koji su dospjeli do plućnog tkiva (otrovni gasovi). Pored ovih otrovnih supstanci snižen koloidno–osmotski pritisak (edemi usljed dugotrajne gladi, nefrotski sindrom) i relativno sniženje intraalveolarnog pritiska (npr. prilikom brzog izranjanja iz vode) mogu dovesti do razvoja plućnog edema.
Nastaje zbog:
• Oštećenja kapilarnog zida i pojačane propusljivosti kapilara zbog: pneumonije, aspiracije želučanog sadržaja, diseminirane intravaskularne koagulacija (DIK), traume, akutnog hemoragijskog pankreatitisa, imunološkohipersenzitivni pneumonitis te akutni radijacijski pneumonitis.
• Smanjenje koloidno-osmotskog pritiska usljed hipoalbuminemije zbog bolesti bubrega, jetre ili eksudativne enteropatije.
• Poremećaji drenaže limfe
• Nepoznat ili nedovoljno objašnjen mehanizam: boravak na visini, neurogeni, prekomjerna doza narkotika, eklampsija, kardioverzija, kardiokirurške operacije
Simptomatologija ovog oblika edema pluća je ista kao i kod kardiogenog plućnog edema, a to su: tahipneja, dispneja, cijanoza, tahikardija, dijaforeza i sjedeći položaj bolesnika. Kod inhalacionih trauma (otrovni gasovi) može se javiti slika slična napadu bronhijalne astme zbog razvoja bronhospazma, gdje se auskultatorno čuje difuzni weezing.
Dalja dijagnostika je slična kao i kod edema pluća kardiogene geneze. U diferencijalnoj dijagnozi dolazi u obzir već opisani kardiogeni edem pluća.
Terapija akutnog edema pluća nekardiogenog porijekla:
· poboljšanje oksigenacije ukoliko je saturacija < 94%
· endotrahealna intubacija i kardiopulmonalna reanimacija, ako su indicirane;
· primjena lijekova prema razvoju kliničke slike i
· kod inhalacione traume daju se kortikosteroidi (npr.metilprednizolon) da bi se spriječilo napredovanje oštećenja alveola i kapilara pluća.
VISINSKI PLUĆNI EDEM
Visinski plućni edem javlja se kod osoba koje nisu navikle na boravak na velikim nadmorskim visinama, uglavnom iznad 4000 metara. Može se javiti i kod osoba koje se vraćaju na ovakvu nadmorsku visinu nakon kraćeg boravka na nižoj nadmorskoj visini. Bolest je češća kod mladih ljudi koji su bili izloženi pojačanoj fizičkoj aktivnosti. Javlja se nakon latencije od 24 do 72 sata, obično noću. Uzrok ovakvog stanja može biti arteriolarna vazokonstrikcija u pojedinim dijelovima pluća i skretanje krvi u ostala područja pluća sa posljedičnim povećanjem hidrostatskog pritiska i pojave transudata. U novije vrijeme važnost se pridaje hipoksijom oslobođenim leukotrienima koji djeluju na permeabilitet alveokapilarne membrane. Pacijenta treba što prije prenijeti na mjesto niže nadmorske visine, u stanju potpunog mirovanja (obavezno kisik).
PLUĆNI EDEM UZROKOVAN TROVANJEM NARKOTICIMA
Najčešće se javlja kod intravenske primjene heroina , mada se može javiti i prilikom zlopotrebe morfija i metadona. Ponekad se javlja neposredno nakon uzimanja narkotika, ali češće nakon latencije od 1 do 2 dana. Promjene koje se dešavaju na plućima, u ovom slučaju, su uglavnom bilateralne, ali se nekada mogu pojaviti i unilateralno.
Terapija:
kisik; kod gubitka svijesti zbog primjene opioida koristi se nalokson uz adekvatno ventilisanje pacijenta. Nalokson je opioidni antagonist – poželjno je primijeniti iv putem, ali može i im, sc ili nazalno.
NEUROGENI PLUĆNI EDEM
Javlja se kod intrakranijalnih krvarenja, povreda glave, tumora mozga. Uzrok nastanka neurogenog plućnog edema može biti povećanje intrakranijalnog pritiska koji izaziva prolaznu, ali snažnu, simpatičku reakciju s posljedicom jake hipertenzije i ‘’navale krvi’’ u pluća. Nemoć srca da nadvlada nastali otpor je još jedan od faktora koji utiču na razvoj edema pluća. Jednom započeta transudacija nastavlja se uprkos vraćanju sistemskog pritiska na normalu.
REFERENCE:
o https://www.nps.org.au/australian-prescriber/articles/managing-acute-pulmonary-oedema
o Hasaničević Esad (2008). Osnove prehospitalne urgentne medicine. Tešanj, Centar za kulturu I obrazovanje Tešanj