KOMA
U ovom članku ćemo posebnu pažnju obratiti na najteži poremećaj svijesti a to je KOMA.
ETIOLOGIJA I PATOFIZIOLOGIJA
Mnogobrojna strukturna oštećenja i globalni poremećaji centralnog nervnog sistema uzrokuju stupor odnosno u krajnjem slučaju komu (Tabela 2.). Oštećenja mogu biti privremena i reverzibilna ali nažalost mogu biti i trajna.
Poremećaj svijesti nastaje kao posljedica oštećenja Retikularne formacije (RF) ili istovremenog oštećenja obje moždane hemisfere. Jednostrana oštećenja moždanih hemisfera uglavnom uzrokuju velike neurološke ispade, ali ne i komu. Kako samo oštećenje napreduje, stupor se produbljuje u komatozno stanje, a koma može dovesti do moždane smrti. Više od 50% uzroka kome odnosi se na traumu glave ili poremećaje u cirkulacijskom sistemu mozga.
STRUKTURNI (ANATOMSKI) POREMEĆAJI mogu dovesti do kome putem direktnog mehaničkog oštećenja retikularne formacije (RF) ili indirektno zbog efekta mase ( “mass effect”) i edema što će uzrokovati kompresiju i pomjeranje moždanih struktura a što će se prije ili kasnije odraziti na funkciju struktura odgovornih za budnost. Jednostrana fokalna masivna hemisferalna lezija (kao npr. moždani udar u području srednje moždane arterije) vrlo rijetko uzrokuje poremećaj svijesti osim ako već od prije ne postoji oštećenje kontralateralne hemisfere ili ako nastane edem mozga. Ishemije u gornjem dijelu moždanog stabla uzrokuju različiti stepen stupora ili kome, u zavisnosti o njihovoj veličini.
GLOBALNI (SISTEMSKI) POREMEĆAJI koji mogu uzrokovati stanje kome često dovode do moždane anoksije ili ishemije. Smanjen dotok kisika i hranjivih supstanci - remeti metabolizam u moždanim ćelijama ili interferira s prepodražljivošću neurona i/ili funkcijom sinapse.
PSIHIJATRIJSKI POREMEĆAJI (npr. psihogena nepodražljivost) mogu imitirati poremećaj svijesti, ali se često razlikuju od stupora ili kome uobičajenim fizikalnim i neurološkim pregledom (npr. kad pacijenti simuliraju).
Shodno različitim uzrocima samog nastanka kome tako razlikujemo i nekoliko vrsta kome:
o Toksično-metabolička encefalopatija. Ovo je akutno stanje disfunkcije mozga sa simptomima zbunjenosti i / ili delirija ili stanje kome. Stanje je obično reverzibilno. Uzroci toksično-metaboličke encefalopatije su različiti. Uključuju sistemske bolesti, infekcije, zatajenje organa i druga stanja (npr. Hepatička encefalopatija).
o Perzistentno vegetativno stanje. Ovo je stanje teške nesvijesti. Osoba nije svjesna svog okruženja i nije sposobna za dobrovoljno kretanje. S upornim vegetativnim stanjem, neki pacijenti mogu napredovati do budnosti, ali bez poboljšanja viših moždanih funkcija. U perzistentnom vegetativnom stanju postoje ciklusi disanja, cirkulacije i spavanja i buđenja.
o Medicinski izazvana: Ova vrsta privremene kome koristi se za zaštitu mozga od edema nakon povrede. Pacijent prima kontrolisanu dozu anestetika, što uzrokuje nedostatak osjećaja ili svijesti. Ljekari zatim pomno prate vitalne funkcije osobe. Ovaj načine primjene anestetika s ciljem induciranja kome se događa samo u bolničkim jedinicama intenzivne njege.
SIMPTOMI, ZNACI I DIJAGNOZA
Neki od znakova kome:
- Osoba izgleda kao da spava,.
- Nijedna senzorna stimulacija je ne može probuditi,
- Nepravilno diše,
- Ponekad je tijelo u neobičnom položaju,
- Zjenice ne reaguju simetrično, npr. jedna zjenica je veća od druge ili su obje fiksirane itd.
Prije svega moramo napomenuti da pri pregledu pacijenata moramo biti praktični. Bitno je da tokom pregleda pacijenta istovremeno primjenimo i neophodne mjere i empirijsku terapiju za održavanja vitalnih funkcija kako bi spriječili dalja oštećenja a za šta nam je presudno vrijeme, pogotovo ako se radi o anoksiji.
Da bi došli do tačne dijagnoze odnosno da bi saznali pravi uzrok stanja pacijenta potrebno je da pratimo sljedeće korake:
ANAMNEZA - Kako je iscrpna anamneza najbolji put do dijagnoze tako i počinjemo. Ukoliko pacijent ima pratnju, ako su prisutni očevici, medicinsko osoblje, policija (heteroanamneza), pokušat ćemo saznati stanje i ponašanje pacijenta prije nego što je dospio u stanje kome. Uvijek krećemo sa identifikacijom pacijenta. Zatim želimo saznati sljedeće : da li i od kojih bolesti pacijent boluje, nedavnim infekcijama, o primjeni lijekova, toksina, alkohola, hrane, tačno vrijeme i način nastanka poremećaja (npr. epileptični napad, glavobolja, povraćanje, trauma glave ili uzimanje lijeka ili opojnih sredstava), kako je bolesnik pronađen i šta se nalazilo oko njega te ako u okolini pacijenta postoje supstance s kojima se može povezati stanje pacijenta poput alkohola, hrane, lijekova, opojnih droga ili otrov potrebno ih je prikupiti radi naknadne hemijske analize i mogućeg sudskog dokaza. Potrebno je pregledati i medicinsku dokumentaciju ako je istu moguće dobiti na uvid. Ukoliko nemamo od koga uzeti podatke onda možemo pregledati lične stvari npr. da li pacijent ima narukvicu za medicinskom dijagnozom ili novčanik , torbica i njen sadržaj - medicinska dokumentacija, lijekovi ili kontakt člana porodice s ciljem saznanja o mogućim uzrocima kome.
FIZIKALNI PREGLED
PROCJENA STANJA SVIJESTI - Svijest se ocjenjuje na osnovu toga koliko uspješno osoba odgovara na vanjske podražaje. To u suštini znači da po redoslijedu primjenjujemo sve intenzivnije podražaje kako bismo pacijentu na neki način privukli pažnju (od jednostavnog dozivanja do bolnih podražaja na osjetljive tačke) te zabilježimo koliki intenzitet podražaja je bio potreban da pacijent reaguje i način njegove reakcije. Pacijenta koji ne pokazuje znakove pune svijesti treba pokušati dozvati razgovornim tonom. Ukoliko pacijent ne reaguje, potrebno je povisiti ton ili blago protresti pacijenta. Zatim, ako ni to ne uspije onda pacijenta možemo pokušati dozvati bolnim podražajem. Međutim, treba odabrati takav podražaj koji može dovoljno stimulirati pacijenta ali bez da se ošteti tkivo. Najčešće za to biramo tačke na tijelu koje su posebno osjetljive na pritisak poput sternuma, korijena nokta, regije temporomandibularnog zgloba, izlazište supraorbitalnog nerva i područje trapeziusa.
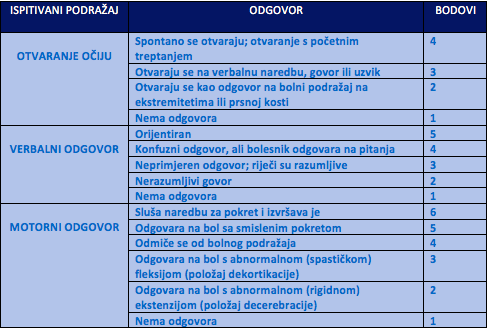
Procjenu stanja svijesti vršimo na osnovu Glasgow koma skale – GCS. Ispitujemo sposobnost otvaranja očiju, verbalni te motorni odgovor i ocjenjujemo ih bodovima kao u Tabeli 3. Zatim saberemo bodove. Rezultat od 13 do 14 bodova govori u prilog lakšoj povredi mozga, 9 do 12 bodova srednje teškoj povredi mozga, a 3 do 8 teškoj povredi mozga. Dakle, za osobu koja ima zbir ispod 8 bodova možemo reći da je u komi.
Pouzdanost GCS-a, u smislu subjektivne procjene, je još uvijek predmet rasprave jer se sama procjena može razlikovati između ispitivača. Nedostatak GCS je i taj što se ne može primijeniti na pacijente koji su intubirani (nemogućnost procjene verbalnog odgovora), zatim to što nedovoljno precizno korelira između pacijenata u nižim dijelovima skale s obzirom na uzrok kome jer će nam ponekad teža povreda i reverzibini metabolički poremećaj imati isti zbir bodova i također ne daje informacije o funkciji moždanog stabla.
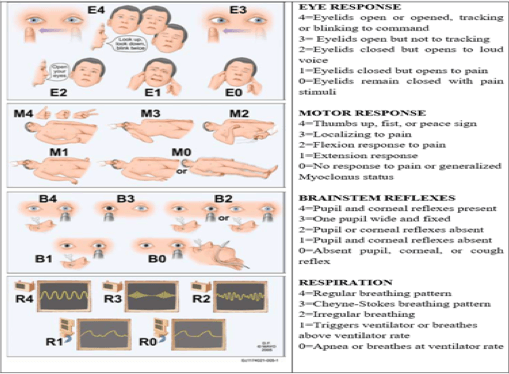
FOUR (Full Outline of Unresponsiveness) je novija ljestvica za opisivanje stanja svijesti. Ovu ljestvicu je razvio je dr. Eelco F.M. Wijdicks i kolege iz Neurocritical care na klinici Mayo u Rochesteru, Minnesota. Ocjenjuje stanje pacijenta u 4 kategorije – pokreti očiju, motorni odgovor, refleksi moždanog stabla i disanje – i u svakoj se dodjeljuju od 0 do 4 boda. Način pregleda možemo da vidimo na Ilustraciji 2.
Također postoje i neke mnogo jednostavnije ljestvice kao što je AVPU (Alert, Vocal, Pain, Unresponsive) koje koriste brzu osnovnu procjenu dubine poremećaja svijesti što možemo vidjeti iz Ilustracije 3.
INSPEKCIJA – Veoma mnogo podataka o uzroku stanja pacijenta se može dobiti nspekcijom (E – exposure) (koža, sluznica i nokti). Tako npr. : bljedilo kože govori u prilog stanja šoka ili hipoglikemije, ružičasta boja kože s jačim perioralnim crvenilom i crvenilom sluznica ukazuje na trovanje ugljen monoksidom, cijanoza kod sistemske hipoksije, žutilo kože je znak jetrene bolesti, dok bljedilo i perutanje kože mogu značiti uremiju. Bule na koži često se pojavljuju kod predoziranja barbituratima. Modrice po glavi i tijelu ukazuju na traumatsku etiologiju, periorbitalni hematom („oči rakuna“), i Battleov znak (hematom u području mastoida) ukazuju na prelom baze lobanje, rinolikvoreja ili otolikvoreja. Etilični facies upućuje na akutnu intoksikaciju, dok je miris na aceton karakterističan za dijabetičku ketoacidozu, tragovu uboda igle kod narkomana i tako dalje.
VITALNI ZNACI – ABCDE pristup
U fizikalnom pregledu je posebno važno obratiti pažnju na vitalne znake. Prije nego uradimo bilo kakvu procjenu i pristup, moramo provjeriti prisustvo vitalnih znakova te prije svega osigurati njihovu stabilnost da bi nastavili dalje sa tretiranjem pacijenta.
Moramo provjeriti sljedeće:
A) Prolaznost disajnih puteva i kvalitet disanja ( A-airway i B – breathing) su od ključne važnosti kod pacijenata u komi i zahtjevaju hitnu korekciju ukoliko nisu zadovoljavajući.
B) Procjena brzine i kvaliteta pulsa ( a. carotis , a. radialis ), vremena kapilarnog punjenja (2.sekunde), arterijskog pritiska ( C- circulation). Povišene vrijednosti krvnog pritiska mogu ukazivati na moždana krvarenja ili hipertenzivne encefalopatije kao mogući uzrok, s druge strane snižene vrijednosti ukazuju na cirkulacijski šok i moždanu hipoperfuziju (usljed sepse, krvarenja, srčanog zatajenja...).
C) Tjelesna temperatura pacijenta povišena je kod različitih infekcija ali i kod stanja kao što su maligni neuroleptički sindrom, maligna hipertermija ili toplinski šok. Snižena tjelesna temperatura može biti znak pothlađivanja ili hipotalamičkih oštećenja.
PREGLED PO SISTEMIMA vršimo kao i klasični pregled svih pacijenata, onoliko koliko nam stanje samog pacijenta dozvoljava. Uradit ćemo i 12- kanalni EKG.
NEUROLOŠKI PREGLED (D- disability)
Cilj neurološkog pregleda komatoznog pacijenta jeste utvrditi da li je koma izazvana strukturnom lezijom ili metaboličkim poremećajem ili možda i jednim i drugim.
Budući da pacijent u komi ne može razumjeti i izvršavati naredbe, pregled pacijenta u komi je modificirana verzija neurološkog pregleda. Ako je pacijent u komi, onda sa sigurnošću možemo pretpostaviti da je nervni sistem pogođen na nivou moždanog stabla ili iznad. Ispitivanjem funkcije kranijalnih nerava i refleksa, u mjeri u kojoj je to moguće, možemo odrediti nivo lezije.
Dva nalaza prilikom ispitivanja upućuju na strukturnu leziju:
1. Dosljedna asimetrija između reakcija desne i lijeve strane, i
2. Abnormalni refleksi koji upućuju na određena područja unutar moždanog stabla.
o Mentalni status se procjenjuje posmatrajući pacijentov odgovor na vizuelne, slušne i bolne podražaje. Za ovu procjenu koristimo GCS i FOUR scale kako je prethodno navedeno.
o Oštrina vida se ne može testirati kod komatoznog pacijenta ali se reakcija zjenica može testirati kao i obično. Vizuelna polja se mogu djelomično procijeniti prateći reakciju pacijenta na iznenadne predmete koji se uvode u vidno polje pacijenta. Također je potrebno uraditi fundoskopiju radi moguće pojave edema pupile.
o Funkcija ekstraokularnih mišića može se ispitati izazivanjem pokreta očiju refleksima. Refleks očiju lutke ili okulocefalični refleks nastaje pasivnim pomicanjem glave pacijenta lijevo - desno ili pasivnom fleksijom i ekstenzijom vrata. Ukoliko se dogodi devijacija očnih jabučica suprotno od smjera okretanja glave znači da je moždano stablo očuvano. Međutim, pozitivan refleks - oči pacijenta ostaju nepomične i medioponirane dok se glava pomiče - fenomen lutke, je znak oštećenja moždanog stabla. Svjestan pacijent nema refleks očiju lutke jer je potisnut. Prilikom izvođenja ovog ispitivanja povesti računa o mogućoj povredi vratne kičme te se ovaj pregled može i izostaviti.
o Okulovestibularni refleks ili kalorijski test se izvodi postavljanjem pacijentovog gornjeg dijela tijela i glave pod uglom od 30 stepeni i ubrizgavanjem 50-100ml hladne vode u vanjski slušni kanal uz prethodni pregled vanjskog uha. Voda ima isti učinak na polukružni kanalić kao i da je pacijentova glava okrenuta na suprotnu stranu od injekcije. Stoga će pacijentove oči gledati prema uhu gdje je injekcija. Normalan odgovor koji govori u prilog očuvanosti struktura moždanog stabla je nistagmus sa brzom komponentom u pravcu suprotnom od stimulisanog uha. Ovo je također dobar način za procjenu ekstraokularnih mišića komatoznog pacijenta s mogućom povredom vratne kičme. Ako nema okulovestibularnog refleksa, prisutna je lezija ponsa, medule ili rjeđe III, IV, VI ili VIII živca. Za razliku od okulocefaličnog refleksa, okulovestibularni refleks prisutan je i kod budnih pacijenata. U budnih pacijenata, ovaj refleks ne samo da uzrokuje devijaciju oka, već proizvodi i nistagmus u smjeru ubrizganog uha. Spora faza je prema injektiranom uhu, a brza faza je odsutna.
o V Kranijalni nerv se može testirati kod komatoznog pacijenta testom refleksa rožnjače.
o VII kranijalni nerv se može ispitati posmatrajući grimasu lica kao odgovor na bolni podražaj.
o IX i X kranijalni nervi se mogu procijeniti ispitivanjem faringealnog refleksa.
o Motorički sistem se procjenjuje ispitivanjem dubokih tetivnih refleksa, ispitivanjem otpora pacijentovih ekstremiteta na pasivne pokrete i ispitivanjem snage držanja i lokalnih pokreta povlačenja. Lokalni pokreti povlačenja mogu se izazvati bolnim podražajima. Lezije gornjeg motornog neurona karakteriziraju spastičnost.
o Senzorni sistem može se procijeniti samo posmatranjem pacijentovog odgovora ili izostanka odgovora na bolne podražaje u različitim dijelovima tijela, opet za to koristimo već prije pomenute GCS i FOUR skale.
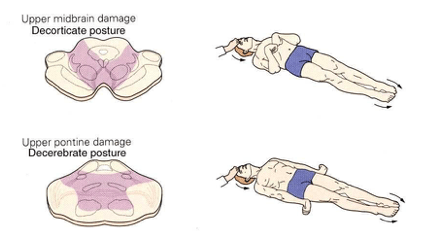
Motorni odgovor kod bolesnika u komi može potpuno izostati. Međutim, razlikujemo 2 položaja tijela pacijenta koji nam ukazuju na lokalizaciju oštećenja. To su:
Dekoratikacijsko držanje tijela se sastoji od addukcije ruku uz fleksiju i hiperpronaciju podlaktica i šaka uz ekstenziju nogu. Znak je obično supratentorijalnih oštećenja duboko u hemisferama ili odmah iznad mezencefalona i ima bolju prognozu od decerebracionog položaja.
Decerebracioni položaj čine ekstenzija, addukcija i unutrašnja rotacija ruku, fleksija šaka i prstiju ruku uz ekstenziju nogu i unutrašnju rotaciju stopala. Takav položaj je obično posljedica oštećenja gornjeg dijela moždanog stabla i diencefalona. Ove položaje bolesnik zauzima spontano ili češće u odgovoru na bolne nadražaje.
LABORATORIJSKE ANALIZE
Svakom bolesniku s poremećajem svijesti preporučuje se napraviti osnovnu laboratorijsku analizu krvi i urina. To uključuje sljedeće pretrage:
-KKS, DKS - parametri upale
-serumski elektroliti - ABS
-GUK - vrijednosti karboksihemoglobina,sulfhemoglobina i methemoglobin
-urea i kreatinin - amonijak
-jetrene probe - test koagulacije
Također radimo i screening na najčešće toksične uzroke kome kao što su etanol, opijati, benzodiazepini, salicilati i paracetamol.
Kod pacijenata kod kojih sumnjamo na neki specifičan uzrok, a koji se može dijagnosticirati laboratorijski, indicirane su dodatne analize: krvni razmaz, hemokulture,hormoni štitne i nadbubrežne žlijezde, D-dimeri i sl.
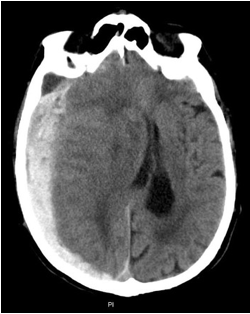
Lumbalna punkcija (LP) je neizostavna pretraga kod pacijenata sa povišenom tjelesnom temperaturom i znacima infekcije centralnog nervnog sistema. Također je indicirana i kod pacijenata sa sumnjom na SAH (subarahnoidalno krvarenje) koji imaju negativan nalaz CT-a. LP se uglavnom izvodi tek nakon dobijenih nalaza CT-a kako bi se prije svega isključila ekspanzivna lezija i pomak i time izbjegla hernijacija.
RADIOLOŠKE PRETRAGE
Slikovni testovi pomažu ljekarima da precizno utvrde područja oštećenja moždanih struktura. Testovi mogu uključivati:
o CT scan - može pokazati krvarenje u mozgu, tumore, moždane udare i druga stanja. Ovaj test se često koristi za dijagnozu i utvrđivanje uzroka kome.
o CT-angiografija je odlična metoda za dijagnozu okluzije ekstrakranijalnih i intrakranijalnih krvnih žila. Podrazumijeva i.v. primjenu kontrasta tokom CT-snimanja i rekonstrukciju 3D slike moždanog krvotoka iz dobijenih snimaka. Ima prednost što se, u usporedbi s drugim oblicima angiografije, može brzo i jednostavno obaviti uz minimalan rizik i nelagodu za pacijenta.
o MRI može otkriti moždano tkivo oštećeno ishemijskim moždanim udarom, krvarenjem u mozgu i drugim stanjima. MRI snimanja posebno su korisna za ispitivanje moždanog stabla i dubokih moždanih struktura.
o EEG- elektroencefalografija - mjeri električnu aktivnost unutar mozga pomoću malih elektroda pričvršćenih za vlasište. Ovim testom se može utvrditi jesu li napadi uzrok kome.
HITNE TERAPIJSKE MJERE
Neposredna procjena i podrška dišnih puteva, disanja i cirkulacije trebaju se obaviti prije poduzimanja koraka za dijagnosticiranje ili rješavanje specifičnih uzroka kome, s tim da se može razmotriti odlaganje intubacije do primjene empirijske terapije kome.
Pacijenti u komi zahtijevaju hitnu hospitalizaciju na Odjelima intenzivnog liječenja zbog potrebe za mehaničkom ventilacijom i zbog aktivnog praćenja neurološkog stanja.
Tokom pregleda ili transporta pacijenta u komi mora se posebno voditi računa o mogućnosti postojanja traume vratne kičme te ,dok se trauma ne isključi, staviti okovratnik i imobilizirati pacijenta te ga prevesti do najbliže stacionarne ustanove gdje može dobiti adekvatnu njegu.
Prije svega moramo obezbijediti adekvatno disanje i cirkulaciju ( očistiti dišne puteve, odstraniti vještačke proteze, plasirati orofaringealni tubus i sl.). Ako i pored svih primijenjenih postupaka disanje ili aspiracija sekreta nisu zadovoljavajući potrebno je plasiranje endotrahealnog tubusa. Ukoliko se inspekcijom ili kontrolom gasnih analiza konstatuje da je oksigenacija krvi nedovoljna, pristupa se vještačkoj ventilaciji.
Kada smo zbrinuli vitalne parametre i obezbijedili protok kisika pristupa se primjeni empirijske terapije a s ciljem sprječavanja daljeg oštećenja centralnog nervnog sistema.
Empirijska terapija, često skraćena skraćenicom „D.O.N.T.“ sastoji se od IV dekstroze (glukoze), dodatnog kisika, IV naloksona i tiamina.
Pacijentu se odmah daje 50 ml 50 % glukoze i.v. i 100 mg tiamina i.v. (posebno ako postoji sumnja da se radi o Wernickeovoj encefalopatiji). Davanje glukoze je imperativ, obzirom da se ovim postupkom mozak štiti od eventualne hipoglikemije na koju su neuroni veoma osetljivi. Ova doza glukoze neće značajno pogoršati stanje bolesnika sa dijabetičnom komom, a izliječit će pacijenta u hipoglikemijskoj komi. Neposredno prije davanja glukoze uzima se uzorak krvi za određivanje glikemije.
Treba započeti terapiju kiseonikom kako bi se odmah ispravila moguća koma izazvana hipoksemijom.
Nalokson 0,5 mg i.v. ,sa ponavljanjem doze na 2-3 min, brzo poništava komu i respiratornu depresiju uslijed predoziranja opijatima , ali zbog kratkog poluživota mogu biti potrebne višestruke doze. Ukoliko do oporavka stanja svijesti ne dođe ni poslije dvije ili tri ponovljene doze mogućnost intoksikacije opijatima je isključena.
Flumazenil 0,2 mg / min i.v. specifično antagonizira benzodiazepine, ali se rutinski ne daje empirijski jer može ubrzati napade koji su osjetljivi na benzodiazepine. Može biti indiciran u jatrogenoj komi uslijed viška primjene benzodiazepina.
Ako koma nastavi sa primjenom naloksona i dekstroze, treba razmotriti definitivno upravljanje dišnim putevima i disanjem.
Treba pristupiti IV pristupu sa dvije IV linije i agresivno upravljati krvnim pritiskom (posebno hipotenzijom). Kompletan skup vitalnih znakova, uključujući temperaturu i pulsnu oksimetriju, od suštinskog je značaja kako bi se izbjegla propuštena koma komplicirana teškom hipo- ili hipertermijom i hipoksijom. Pristupa se i uvođenju urinarnog katetera i nazogastrične sonde. Imobilizaciju vratne kičme treba održavati ako postoji bilo kakva sumnja na traumu.
Nakon sprovedenih navedenih mjera pristupa se detaljnoj dijagnostici uzroka kome a nakon dobijenih rezultata i etiološkoj terapiji.
Posebna pažnja se posvećuje njezi komatoznih pacijenata da bi se spriječio nastanak komplikacija. Parenteralna prehrana se započinje ali uz prevenciju aspiracije (npr. podizanje uzglavlja pacijenta), ako je potrebno radi se perkutana endoskopska jejunostoma. Veliku pažnju treba posvetiti njezi kože, zbog mogućeg oštećenja na mjestima najvećeg pritiska i nastanka dekubitusa. Lokalna primjena kapi i masti preporučuje se radi sprečavanja sušenja očne spojnice. Pasivne vježbe uz pomoć fizioterapeuta mogu umanjiti gubitak tjelesne kondicije, a pričvršćivanje ekstremiteta trakama ili dinamičko prekidanje pregibanja može spriječiti nastanak kontraktura.
PROGNOZA
Prognoza komatoznih pacijenata varira ovisno o uzroku, trajanju kome i samom pacijentu. Koma koja je posljedica trovanja narkoticima ima visoku stopu oporavka ako se hitno zatraži medicinska pomoć. Kome koje su posljedica povrede glave imaju veću stopu oporavka od kome povezane s nedostatkom kisika. Može biti vrlo teško predvidjeti oporavak kada je osoba u komi. Kao što bismo i očekivali, što je duže osoba u komi, to je prognoza lošija. Bez obzira na to, mnogi se pacijenti mogu probuditi nakon mnogo vremena u komatoznom stanju. Međutim, oni mogu imati značajne smetnje u razvoju.
ZANIMLJIVOSTI
Rezultati zajedničke studije otkrili su kakav utjecaj imaju poznati glasovi - roditelja, braće i sestara koji pacijentu pričaju poznate priče pohranjene u dugotrajnoj memoriji. Oni pacijenti koji su čuli poznate priče koje su članovi porodica ponavljali četiri puta dnevno tokom šest sedmica, putem snimaka puštenih preko slušalica, znatno su se brže oporavili i imali bolji oporavak u odnosu na pacijente koji nisu čuli priče, prenosi studija. "Vjerujemo da slušanje tih priča vježba dijelove mozga odgovorne za dugotrajna sjećanja. Kao rezultat toga, pacijenti u komi mogu se lakše probuditi, postati svjesniji svog okruženja i početi reagovati na razgovore i upute. Poznati tretman glasova takođe koristi porodicama. Članovi porodica se osjećaju bespomoćno i bez kontrole kada je voljena osoba u komi a ovo im daje osjećaj kontrole nad oporavkom pacijenta i šanse da budu dio liječenja." Nikada ne gubite nadu.
Bio je to jedan kratak članak o osnovnim tezama vezanim za stanje kome. Opširnije i detaljnije ćemo neki drugi put.
REFERENCE:
1. https://www.mayoclinic.org/diseases-conditions/coma/diagnosis-treatment/drc-20371103
2. http://www.msd-prirucnici.placebo.hr/msd-prirucnik/neurologija/stupor-i-koma
3. Diferencijalna dijagnoza poremećaja svijesti Mudrovčić, Monika Master's thesis / Diplomski rad 2016 Degree Grantor / Ustanova koja je dodijelila akademski / stručni stupanj: University of Zagreb, School of Medicine / Sveučilište u Zagrebu, Medicinski fakultet Permanent link / Trajna poveznica: https://urn.nsk.hr/urn:nbn:hr:105:208175 Rights / Prava: In copyright
4. https://radiopaedia.org/articles/subdural-haemorrhage?lang=us
5. Neurologija za studente medicine, Vladimir Kostić, Medicinski fakultet Beograd, 2018.
6. https://www.webmd.com/brain/coma-types-causes-treatments-prognosis , Reviewed by Christopher Melinosky on September 14, 2020
7. https://www.webmd.com/brain/coma-types-causes-treatments-prognosis
8. https://pubmed.ncbi.nlm.nih.gov/28187795/
9. https://www.nm.org/healthbeat/medical-advances/family-voices-coma-care